EEG oldukça geniş bir uygulama alanına sahiptir. Rutin EEG çekiminin yanı sıra, uyku deprivasyonu sonrası kısa süreli uyku EEG (özellikle çocuklarda), uzun süreli uyku EEG incelemeleri yapılır. Bu incelemelerin temel amacı epilepsi odaklarını tetiklemektir, yani bu da bir aktivasyon yöntemidir. Kısa süreli uyku EEG incelemelerinde hastanın uyuması için melatonin veya kloral hidrat verilebilir.
Video-EEG kayıtları hastanın video görüntüleriyle eşzamanlı olarak kaydedilerek, nöbet tiplerini ve nöbete eşlik eden semptomları gözlemlemek için kullanılır. Ayrıca, dirençli epilepsi vakalarında epileptojenik odakların belirlenmesi ve cerrahi için hazırlık sürecinde de büyük bir öneme sahiptir. Video-EEG monitorizasyonunun bir diğer önemli yönü, psikojenik nöbetlerin (psödo-nöbetlerin) tanınmasıdır. Bu, yanlış bir tanıdan kaçınmak ve uygun tedaviyi planlamak için kritik bir öneme sahiptir. Ayrıca, bazen psödonöbet olarak düşünülen bir durumun gerçekte epileptik bir nöbet olduğu da ortaya çıkabiliyor.
Video-EEG monitorizasyonunun kullanımı başlangıçta sadece epilepsi merkezlerindeydi, ancak modern bilgisayar teknolojisinin gelişmesiyle yoğun bakım ünitelerinde de daha yaygın hale geldi. Bu yöntem, birçok farklı fizyolojik parametreyle birlikte EEG monitorizasyonunu sağlıyor ve bu, fizyolojik değişkenlerin kontrol altında olmasını sağlıyor. Sadece kantitatif EEG yapılan durumlarda artefaktlara karşı dikkatli olunması gerektiği unutulmamalıdır ve bu yöntem klinik kullanımda yetersizdir.
Son zamanlarda, yoğun bakım ünitelerindeki hastaların takibinde kullanımı artan bir başka yöntem ise devamlı EEG monitorizasyonudur (dEEGm). Bu yöntem, sistemik veya nörolojik nedenlere bağlı olarak gelişen koma durumundaki hastaların izlenmesinde kullanılır. Özellikle nonkonvülsif nöbetlerin ve yüksek riskli iskemi durumlarının takibinde önemli bir rol oynar. Ayrıca, farmakolojik komadaki doz ayarlaması ve komadaki prognoz belirleme sürecinde de kullanılabilir.
EEG’nin klinikteki kullanımı nelerdir?
Epileptik hastalarda EEG bulguları klinik tanıyı doğrulayabilir ve nöbet tiplerini belirlemede ve epilepsi sendromlarını gruplandırmada yardımcı olabilir. Ancak, normal bir EEG epilepsi tanısını kesin olarak dışlamayabilir. İlk rutin EEG’lerde tipik patolojik bulguların yalnızca %30-50’sinde görülmesi, 3. EEG ve provokasyon yöntemlerinin kullanımıyla bu oranın %60-90’a çıkabileceğini gösteren çalışmalar çok önemlidir.
Ayrıca, deneyimli EEG okuyucularının bile %70’ler civarında uyum sağlayabildiği, yani EEG yorumunun subjektif olabileceği önemli bir noktadır. Bu nedenle, kritik klinik kararlar alınırken EEG’lerin klinik nörofizyologlara danışılması önerilmektedir.
İlk epilepsi nöbeti geçiren veya remisyona giren hastalarda tedavi kararı verilirken EEG’nin tek başına karar verdirmesi beklenmemelidir ancak çok büyük önem taşır. EEG’de patolojik bulguların olması nöbet tekrarı riski açısından önemli bir faktör olabilir, fakat tek başına kesin bir belirleyici olmamalıdır.
Rutin EEG sırasında zaman zaman nöbet kayıtları yapılabilir. Nadir durumlarda, hastada klinik olarak nöbet olmamasına rağmen elektrofizyolojik olarak nöbet kaydı alınabilir. Status epileptikus (sürekli nöbet durumu) durumunda EEG takibi çok önemlidir ve farklı nöbet paternlerinin tanımlanmasıyla klinik kararlar alınabilir.
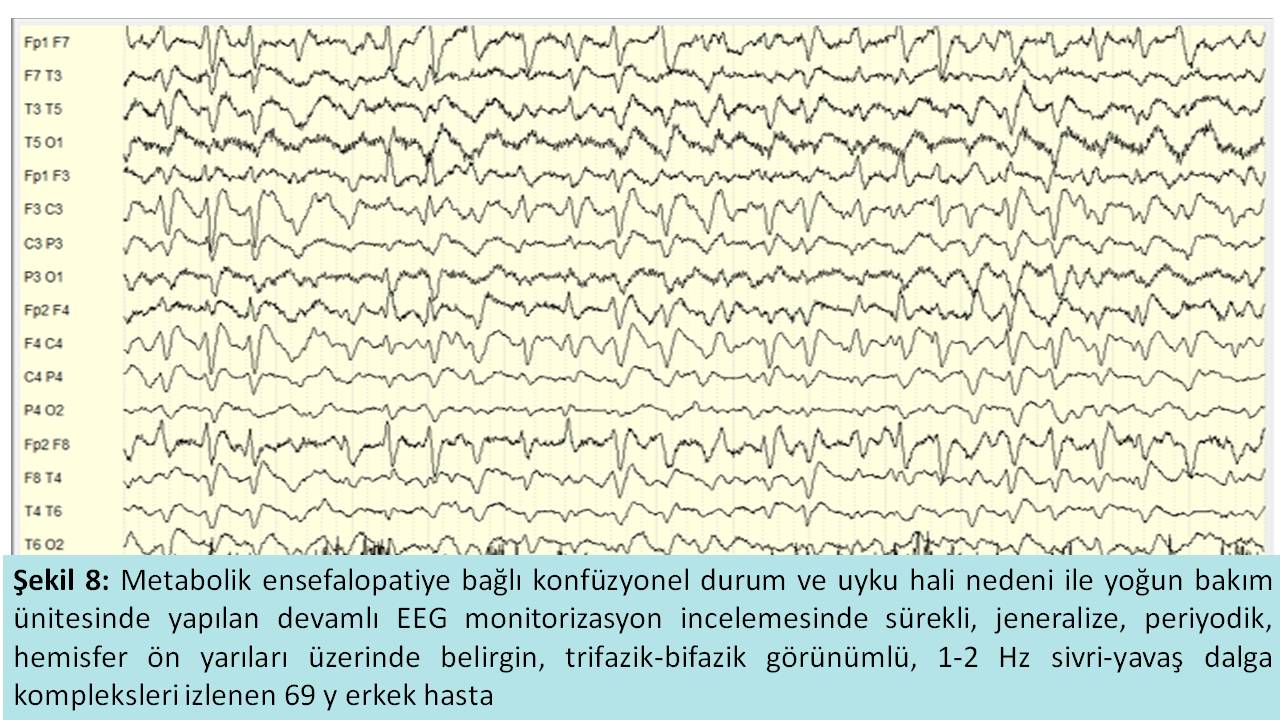
EEG’nin epilepsi hastalarının değerlendirilmesinde ana kullanım alanının yanı sıra, uyanıklık bozukluğu ve koma durumundaki hastalarda ayırıcı tanı, tedavinin izlenmesi ve prognoz belirlemede de önemli bir yeri vardır (Şekil 8). EEG incelemeleri, komadaki hastaların durumu hakkında bilgi sağlayabilir. Hafif bilinç bozukluklarında alfa aktivitesinde azalma ve teta-delta aktivitesinde artış görülürken, koma tablosu ağırlaştıkça daha karakteristik paternler ortaya çıkabilir. Bu dönemdeki hızlı aktiviteler, genellikle benzodiazepin veya barbitürat gibi ilaç kullanımına bağlı olabilir.